こんにちは、ほしくずのクズきちです。
今、介護業界を密かに賑わせているのが、介護施設の人員配置緩和の動きです。
こんな人におすすめ記事
○そもそも人員配置基準って何かわからない
○これからの介護はどうなっていくのか知りたい
○4:1で何が変わるのか
先日も、日本経済団体連合会が、医療・介護分野のデジタルトランスフォーメーションの推進に向けた提言の中で、介護施設の人員配置緩和について言及していました。 Society 5.0時代のヘルスケアⅢ~オンラインの活用で広がるヘルスケアの選択肢~
提言内容は以下のとおりです。
提言内容
1,介護事業所で使用するデジタルデバイスの標準化
2,テクノロジー活用を積極的に評価する新たな介護品質評価基準の策定
3,介護施設人員基準 3:1の見直し
簡単にまとめると、
スマホなどを活用した効率的な介護記録システムや情報連携ツールの導入により間接的な業務の負担を軽減すること
見守りセンサー・ロボットの活用により、夜間の見守り業務などの軽減
高齢者の生活データの有効利用、これらに伴う業務フローの合理化
などを前提として、現行の「3:1」とされている人員配置基準を緩和するというものです。
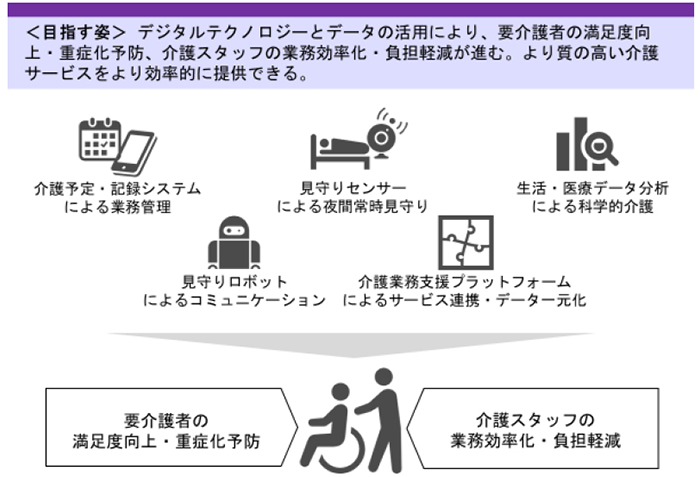
経団連は「利用者にとっての品質確保、職員の負担軽減が図られ、業務時間の削減効果が認められる場合、その改善効果の範囲で配置を見直すべき」と求めています。
介護施設の人員配置基準とは
人員配置基準を「3:1」という基準をよく耳にすると思いますが、実際よくわからないと感じている方に向けて、少し解説していきたいと思います。
すごく簡単に言うと...
ポイント
要支援・要介護の入居者・入所者3名に対し1名の介護・看護職員配置されていること
施設ごとの人員配置基準を少し見てみましょう。
施設ごとの配置基準
特別養護老人ホーム ⇒ 人員基準は入居者3人に対し、介護または看護職員が1名
介護老人保健施設 ⇒ 人員基準は入居者3人に対し、看護・介護職員合わせて1名以上
介護付き有料老人ホーム ⇒ 人員配置は要介護者3名に対し1名以上の介護・看護職員の配置が必要
住宅型有料老人ホーム ⇒ 法的な人員基準はなし(入居者の状況に合わせて対応できる人員の配置を行う)
このようになっています。
注意しなければならないのが、24時間常に3:1の介護職員が居るわけではありません。入居者と常勤の介護・看護職員の総数が3:1の割合であることを意味します。日中に比べ入所者が就寝する夜間は、介護職員の数が少なくなります。
介護現場はどうなるのか?

現状の配置基準でも、多くの施設が「3:1」の配置基準よりも手厚い状況にしていると思います。人員配置基準が「4:1」に緩和がされても、多くの施設は人員を大きく削減することはないと思われます。
いくら介護ロボットやAIなどのテクノロジーが介護現場に導入されても、結局関わるのは介護職員です。人員基準は「3:1」でも実際に介護に関わときは「1:1」の関係です。いくらテクノロジーが発達したところで、介護の質の向上にはつながりません。
逆に緊急時などに対応できなくなる可能性もあり、現場としては恐ろしい未来が想像できます。
現場を知らない人たちが、安易な考え方で「介護サービスをより高品質かつ効率的に提供できる」なんて言わないでほしい。
日本介護福祉士会も反論している
日本介護福祉士会の及川会長は、「ICTなどの活用が十分に広まっているとは言えない中で、この議論は時期尚早ではないか」と苦言。「結論ありきの議論ではなく、介護サービスを利用する方々の立場に立ち、慎重に、丁寧に議論を積み重ねて頂きたい」と訴え、『規制改革推進会議に関する報道について』の中で見解を示しています。
「人員配置基準を緩和した体制でも介護サービスの提供に支障が生じないのか、慎重に見極める必要がある」と指摘。「平常時だけでなく緊急時も対応できるのか、介護職員への負荷が過剰なものにならないか、そして何より、介護サービスを利用される皆様のQOLを担保できるのかなど、慎重に検証を行う必要がある」と呼びかけています。
まとめ
今回の経団連の見解を含め、次回の改定までこの人員配置基準に関する議論は進んでいいくと思われます。
経団連としてみれば、社員の介護保険料を労使折半で負担している大企業を代表する立場もあり、負担額の大きさから介護保険改革めぐる議論も含めてこのような形になっていることが予想されます。
日本介護福祉士側も、介護人材の確保が困難になっていることや社会保障費が増大してきていることに関しては認めている。
日本財政と介護の世界がどのように折り合いをつけていくのか、今後も情報を注意深くみていく必要がありそうです。
いずれにしても、ご利用者が安心して生活できる介護の提供、そのための介護職員の給与を含めた待遇の改善など、同時進行で行っていただきたいと願うばかりです。
